内镜色素检查是一种通过染色剂辅助增强消化道黏膜病变可视化的诊断技术,主要用于早期胃癌、食管癌等疾病的筛查,其原理包括黏膜染色、对比染色和反应染色三种方式。

1、黏膜染色:
使用亚甲蓝等染色剂直接喷洒在黏膜表面,通过选择性着色突出病变区域。正常鳞状上皮不着色,而肠化生区域会吸收染料呈现蓝色,有助于识别Barrett食管等癌前病变。染色后需用生理盐水冲洗观察颜色分布差异。
2、对比染色:
采用靛胭脂等不被吸收的染料,通过沉积在黏膜皱襞凹陷处形成轮廓对比。这种技术能使平坦型病变的边界更清晰,尤其适合发现早期胃癌的Ⅱb型表浅凹陷病灶,检查时需配合充气扩张消化道管腔。
3、反应染色:
应用卢戈氏碘溶液等与细胞成分发生化学反应的染色剂。正常食管鳞状上皮富含糖原呈棕褐色,而癌变区域因糖原缺失保持原色。这种代谢差异能清晰显示高级别上皮内瘤变范围,但可能引起患者胸骨后灼热感。
4、电子染色技术:
依托窄带成像NBI、蓝激光成像BLI等光学增强系统,通过特定波长光强调黏膜血管形态。无需实际染色剂即可观察到IPCL上皮内乳头样毛细血管袢的异常改变,对食管早癌的诊断准确率达90%以上。
5、荧光染色:
利用5-氨基酮戊酸等荧光物质被肿瘤细胞选择性摄取特性,在特殊光源下病变区呈现特异性荧光。该技术对消化道表浅型肿瘤的检出敏感性显著高于常规白光内镜,但需提前3-4小时口服光敏剂。
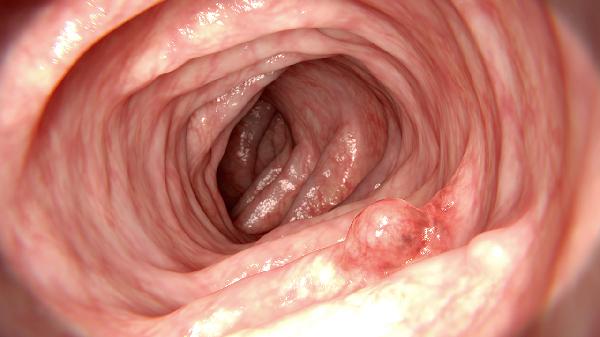
接受内镜色素检查前需禁食8小时,糖尿病患者使用含碘染色剂前需评估肾功能。检查后2小时内避免进食过热食物,出现持续腹痛或呕血需及时就医。长期服用抗凝药物者应提前与医生沟通,染色后可能出现短暂粪便颜色改变属正常现象。建议40岁以上人群每3年进行一次色素内镜筛查,有家族史者应缩短间隔至1-2年,配合日常饮食减少腌制食品摄入可降低消化道肿瘤风险。