肝肾综合征可通过限制钠盐摄入、利尿剂治疗、血管活性药物应用、血液净化治疗和肝移植等方式治疗。肝肾综合征通常由肝硬化、门静脉高压、有效循环血容量不足、肾血管收缩和全身炎症反应等原因引起。
1、限制钠盐:
每日钠摄入量需控制在80-120毫摩尔。低盐饮食可减轻水钠潴留,缓解腹水和下肢水肿。患者应避免腌制食品、加工肉类等高钠食物,建议选择新鲜蔬果、瘦肉等低钠食材。严重钠潴留时可配合静脉输注白蛋白提高血浆胶体渗透压。
2、利尿剂治疗:
常用螺内酯联合呋塞米进行阶梯式利尿。螺内酯作为醛固酮拮抗剂可抑制远端肾小管钠重吸收,呋塞米通过抑制髓袢升支钠钾转运发挥利尿作用。用药期间需监测电解质平衡,警惕低钠血症、低钾血症等不良反应。
3、血管活性药物:
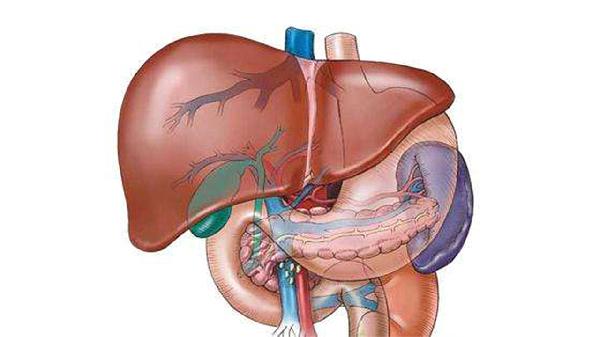
特利加压素通过收缩内脏血管改善有效循环血量,联合白蛋白输注可显著提高肾小球滤过率。奥曲肽能抑制胰高血糖素等血管舒张物质分泌,改善肾脏血流灌注。用药期间需密切监测血压变化。
4、血液净化:
连续性肾脏替代治疗适用于急性肾损伤患者,可清除体内代谢废物并维持水电解质平衡。分子吸附再循环系统能选择性清除胆红素等毒素,改善肝功能。治疗过程中需预防低血压和出血风险。
5、肝移植:
终末期肝病合并不可逆肾损伤患者需考虑肝移植。移植后肾功能多可逐渐恢复,但术前需评估心肺功能及全身状况。术后需长期使用免疫抑制剂预防排斥反应,并定期监测肝肾功能。
患者日常需保证优质蛋白摄入,每日热量维持在35-40千卡/千克体重,可选择鱼肉、蛋清等易消化蛋白。限制每日液体入量在1000-1500毫升,监测24小时尿量和体重变化。避免使用非甾体抗炎药等肾毒性药物,预防自发性腹膜炎等感染。适度床旁活动促进血液循环,但需避免剧烈运动加重心脏负荷。出现意识改变或尿量明显减少时应立即就医。