眼角膜移植需满足供体角膜质量达标、受体眼部条件适宜、手术团队技术成熟、术后护理规范、免疫排斥风险可控等条件。
1、供体标准:供体角膜需经过严格医学筛查,排除艾滋病、乙肝等传染性疾病。角膜透明度良好,内皮细胞密度需大于2000个/mm²。供体年龄建议在1-70岁之间,死亡至取材时间不超过12小时。

2、受体评估:受体需完成全面眼科检查,包括眼压测量、角膜地形图、内皮细胞计数等。活动性眼部感染、严重干眼症、青光眼晚期患者不宜手术。圆锥角膜患者需待病情稳定后再评估。
3、手术准备:手术需在无菌层流手术室进行,配备角膜板层刀、飞秒激光等设备。术前3天开始使用抗生素滴眼液,如左氧氟沙星、妥布霉素预防感染。需备齐角膜缝合线、粘弹剂等耗材。
4、技术资质:主刀医师需具备角膜移植专项培训证书,年手术量不少于50例。团队需掌握穿透性角膜移植、深板层移植等术式。配备角膜保存液和眼库转运系统。
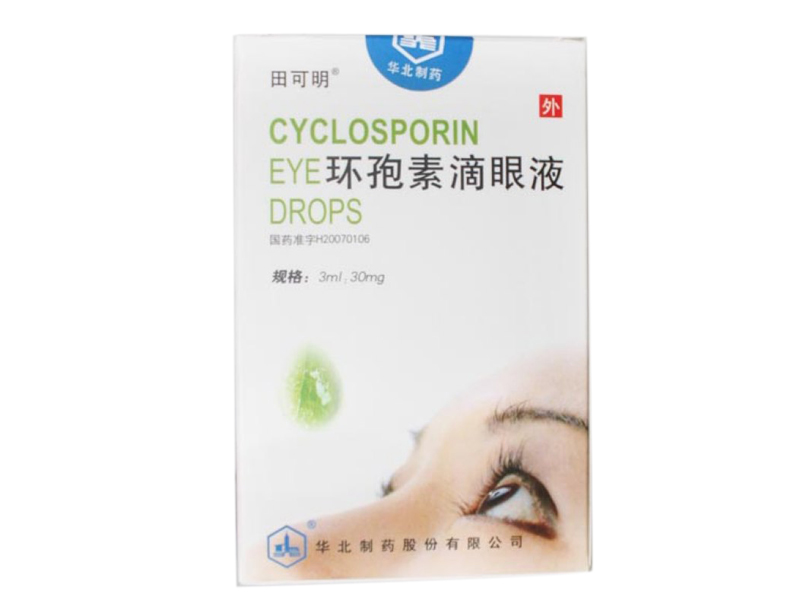
5、术后管理:需长期使用免疫抑制剂如环孢素滴眼液、糖皮质激素滴眼液。定期复查角膜透明度、缝线状态及眼压。出现排斥反应需立即进行球结膜下注射甲强龙。

角膜移植术后需持续补充维生素A、Omega-3脂肪酸促进上皮修复,避免游泳、揉眼等行为。建议佩戴防护镜3个月,每日进行眼球转动训练。术后半年内每月复查角膜内皮细胞计数,控制用眼时间不超过4小时/天。饮食宜选择高蛋白食物如鱼类、鸡蛋,避免辛辣刺激。