痛风服药后疼痛加剧通常是由尿酸盐结晶溶解、药物起效延迟、剂量调整不当、急性期误用降酸药或合并感染等原因引起,可通过冷敷、遵医嘱使用抗炎药、调整用药方案、充分饮水及卧床休息等方式缓解。
1、结晶溶解
痛风患者在开始服用降尿酸药物初期,血液中的尿酸浓度迅速下降,导致沉积在关节腔内的尿酸盐结晶发生溶解。这些溶解的微小结晶会脱落并刺激关节滑膜,引发剧烈的炎症反应,从而导致疼痛感暂时性加重。这种现象属于治疗过程中的正常反应,表明药物正在发挥作用,通常表现为关节红肿热痛症状在短时间内波动。患者无须因此擅自停药,应继续遵医嘱维持治疗,随着体内尿酸盐库逐渐清空,此类疼痛发作频率和强度会逐渐降低直至消失。
2、起效延迟
部分抗炎镇痛药物在体内的代谢和起效需要一定时间,若患者在疼痛剧烈时刚服用药物,可能因血药浓度尚未达到有效治疗水平而无法立即止痛。此时疼痛并非病情恶化,而是药物作用滞后于炎症发展的表现。常见情况包括非甾体抗炎药或秋水仙碱在口服后需数小时才能发挥最大功效。在此期间,患者可能会感觉疼痛持续甚至略有加重,建议保持耐心,避免重复过量服药,可配合局部制动减少关节活动带来的机械性刺激。
3、剂量不当
降尿酸药物的剂量调整若过于激进,会导致血尿酸水平波动幅度过大,进而诱发痛风急性发作。许多患者在未咨询医生的情况下自行增加药量,试图快速降低尿酸,结果反而导致关节内环境剧烈变化,引起更严重的疼痛。此外,若在痛风急性发作期错误地加大降酸药剂量,也会加剧炎症反应。正确的做法是在医生指导下从小剂量开始逐步滴定,并在急性期优先使用抗炎镇痛药物控制症状,待炎症完全消退后再谨慎调整降酸方案。
4、误用药物
在痛风急性发作期间,若错误地单独使用降尿酸药物而未联合使用抗炎镇痛药,极易导致疼痛加重。降尿酸药物如别嘌醇片或非布司他片本身不具备即时止痛功能,反而可能因改变尿酸平衡而激惹病灶。部分患者误以为只要吃降酸药就能止痛,忽略了急性期应以消炎止痛为首要目标的原则。这种用药顺序的颠倒会使关节内的炎症级联反应被进一步放大,导致疼痛持续时间延长且程度加深,必须在专业医师指导下规范联合用药。
5、合并感染
痛风发作时关节局部抵抗力下降,若护理不当可能导致细菌侵入,引发化脓性关节炎等合并感染,使疼痛性质发生改变并显著加剧。这种情况下的疼痛通常伴有高热、寒战及全身不适等症状,与单纯的痛风性炎症有所不同。感染会破坏关节软骨并产生大量炎性介质,导致常规抗痛风治疗效果不佳。患者若发现疼痛异常剧烈且伴随体温升高,应及时就医进行关节液检查,明确是否存在细菌感染,以便及时加用抗生素如阿莫西林胶囊或头孢呋辛酯片等进行针对性治疗。
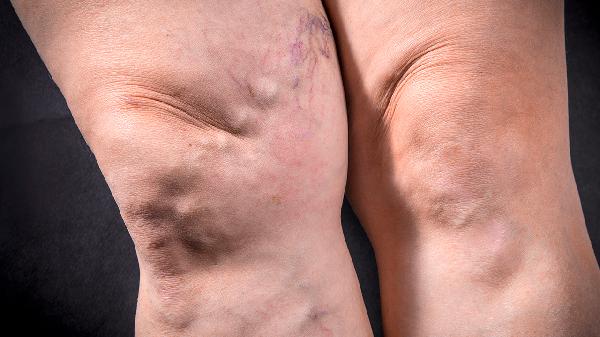
痛风患者在日常生活中应注重饮食管理,严格限制高嘌呤食物摄入,避免食用动物内脏、浓肉汤及海鲜类产品,同时戒酒以减少尿酸生成。日常需保证充足饮水量,每日饮水两千毫升以上以促进尿酸排泄,并注意关节保暖,避免受凉诱发急性发作。在疼痛缓解期可进行适度的低强度运动如散步或游泳,以增强机体代谢能力,但急性发作期务必卧床静养,抬高患肢以减轻肿胀。所有药物治疗均须在医生指导下进行,切勿自行增减剂量或更换药物种类,定期监测血尿酸水平以确保治疗方案的安全性和有效性。