心脏瓣膜病需在医生指导下根据具体病因和病情阶段用药,常见药物包括利尿剂、血管紧张素转换酶抑制剂、β受体阻滞剂、抗凝药及强心苷类药物。
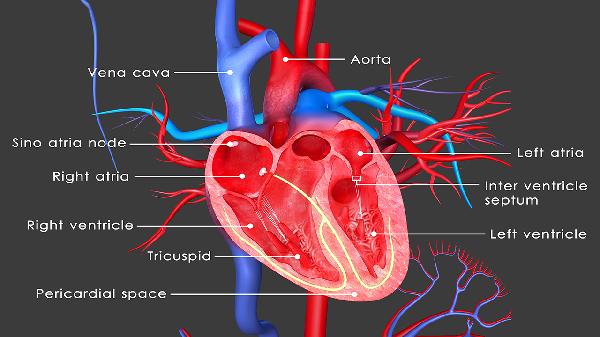
功能主治:1.水肿性疾病包括充血性心力衰竭﹑肝硬化﹑肾脏疾病(肾炎﹑肾病及各种原因所致的急﹑慢性肾功能衰竭),尤其是应用其他利尿药效果不佳时,应用本类药物仍可能有效。与其他药物合用治疗急性肺水肿和急性脑水肿等。
2.高血压一般不作为治疗原发性高血压的首选药物,但当噻嗪类药物疗效不佳,尤其当伴有肾功能不全或出现高血压危象时,本类药物尤为适用。
3.预防急性肾功能衰竭用于各种原因导致肾脏血流灌注不足,例如失水﹑休克﹑中毒﹑麻醉意外以及循环功能不全等,在纠正血容量不足的同时及时应用,可减少急性肾小管坏死的机会。
4.高钾血症及高钙血症。
5.稀释性低钠血症尤其是当血钠浓度低于120mmol/L时。
6.抗利尿激素分泌过多症(SIADH)。
7.急性药物毒物中毒如巴比妥类药物中毒等。
用法用量:口服给药:1.成人:(1)治疗水肿性疾病:起始剂量为20~40mg,每日1次,必要时6~8小时后追加20~40mg,直至出现满意利尿效果。最大剂量虽可达每日600mg,但一般应控制在100mg以内,分2~3次服用。以防过度利尿和不良反应发生。部分患者剂量可减少至20~40mg,隔日1次,或每周中连续服药2~4日,每日20~40mg。(2)治疗高血压:起始每日40~80mg,分2次服用,并酌情调整剂量。(3)治疗高钙血症:每日80~120mg,分1~2次服。2.儿童:治疗水肿性疾病,起始按体重2mg/kg,必要时每4~6小时追加1~2mg/kg。新生儿应延长用药间隔。
1.利尿剂
利尿剂如呋塞米片、氢氯噻嗪片、螺内酯片等,主要用于缓解心脏瓣膜病引起的心力衰竭症状。当瓣膜病变导致心脏泵血功能下降,血液淤积在肺部或身体其他部位时,患者会出现水肿、呼吸困难等情况。这类药物能帮助身体排出多余的水分和钠盐,减轻心脏负担,改善充血症状。使用时需监测电解质水平,防止出现低钾血症等不良反应,必须严格遵医嘱调整剂量。
2.血管紧张素转换酶抑制剂
血管紧张素转换酶抑制剂如卡托普利片、依那普利片、贝那普利片等,适用于伴有高血压或心力衰竭的心脏瓣膜病患者。此类药物能扩张血管,降低外周阻力,从而减少心脏射血时的负荷,延缓心室重构的进程。对于主动脉瓣关闭不全或二尖瓣关闭不全的患者,长期规范使用有助于保护心脏功能。服药期间需注意观察是否有干咳、皮疹等副作用,定期复查肾功能和血钾指标。
3.β受体阻滞剂
β受体阻滞剂如美托洛尔片、比索洛尔片、阿替洛尔片等,常用于控制心脏瓣膜病合并快速性心律失常或慢性心力衰竭的情况。它们通过减慢心率、减弱心肌收缩力来降低心肌耗氧量,使心脏在舒张期有更长的时间充盈血液,提高泵血效率。特别是在二尖瓣狭窄或主动脉瓣狭窄伴随心动过速时,该类药物能有效稳定血流动力学状态。初始用药需从小剂量开始,逐渐滴定至目标剂量,避免诱发急性心衰。
4.抗凝药
抗凝药如华法林钠片、利伐沙班片、达比加群酯胶囊等,主要针对风湿性心脏瓣膜病合并心房颤动或已进行人工瓣膜置换术的患者。瓣膜病变易导致心房内血流紊乱形成血栓,一旦脱落可引发脑卒中等严重并发症。抗凝治疗能抑制凝血因子活性,预防血栓生成。使用华法林时需定期检测国际标准化比值以调整剂量,新型口服抗凝药则相对方便,但仍需评估出血风险,严禁自行停药或更改方案。
5.强心苷类药物
强心苷类药物如地高辛片、去乙酰毛花苷注射液等,适用于心脏瓣膜病晚期出现明显心力衰竭且对其他药物反应不佳的患者。这类药物能增强心肌收缩力,增加心输出量,同时具有减慢心率的作用,特别适合合并心房颤动的患者。由于治疗窗窄,容易发生中毒反应,表现为恶心、呕吐、视觉异常或心律失常,因此必须在医生严密监控下使用,定期监测血药浓度,确保用药安全有效。
心脏瓣膜病患者除规范药物治疗外,日常生活中应注意低盐饮食,每日食盐摄入量控制在合理范围,避免加重水钠潴留。保持适度活动,根据自身耐受情况选择散步、太极拳等轻缓运动,避免剧烈劳累诱发心慌气短。注意防寒保暖,预防呼吸道感染,以免加重心脏负担。定期到医院复查心脏超声、心电图及相关血液指标,密切关注病情变化。若出现下肢水肿加剧、夜间阵发性呼吸困难或晕厥等症状,应立即就医,切勿拖延诊治时机,积极配合医生制定个体化治疗方案。