湿疹症状消失后通常不需要继续使用激素药,盲目续用可能引发皮肤变薄等副作用。是否停药需结合皮损恢复程度、用药时长及医生评估决定,主要考量因素有皮疹消退情况、疗程完成度、皮肤屏障状态、复发风险等级、个体耐受差异。
1.皮疹消退
当湿疹引起的红斑、丘疹、水疱及瘙痒感完全消失,皮肤表面恢复光滑且无渗出时,表明急性炎症期已结束。此时若继续涂抹激素类药膏,不仅无法提供额外治疗效果,反而可能导致局部皮肤代谢异常。患者应观察患处颜色是否接近周围正常皮肤,确认无隐性炎症残留,这是停止药物治疗的首要生理指标,标志着可以进入减量或停药阶段。
2.疗程完成
激素药物的使用需遵循足量足疗程原则,但并非无限期使用。一般急性期连续用药时间控制在合理范围内,若已达到预设的治疗周期且症状得到控制,应遵医嘱逐步减少用药频次而非突然中断或长期维持。过度延长用药时间会打破皮肤正常的免疫平衡,增加药物依赖性风险,因此在症状好转且达到预期疗程后,及时停药是防止不良反应的关键措施。
3.屏障修复
湿疹发作往往伴随皮肤屏障功能受损,激素药主要用于抑制炎症反应,而非直接修复屏障。当炎症消退后,治疗重点应转向保湿修护,使用含有神经酰胺、透明质酸等成分的润肤剂来重建皮肤保护层。此时若继续依赖激素药,可能干扰角质层正常更新,阻碍屏障自我修复进程。维持皮肤湿润和完整才是预防复发的核心,药物退场后需由基础护理接手。
4.复发风险
部分慢性或重度湿疹患者存在较高复发概率,但这并不意味着需要持续使用激素药进行预防。对于高复发风险人群,医生可能会建议采用主动维持疗法,即每周固定次数低频使用,但这属于特定医疗策略而非自行续用。大多数情况下,症状消失即代表当前发作结束,擅自长期用药会导致皮肤萎缩、毛细血管扩张等问题,应在专业指导下评估是否需要间歇性干预。
5.个体差异
不同年龄段及体质对激素药物的敏感度存在显著差异,儿童及面部皮肤较薄区域更易出现副作用。当症状缓解后,个体对药物的耐受阈值降低,继续用药引发不良反应的概率随之升高。需根据患者具体肤质、既往用药反应及合并症情况综合判断,若出现皮肤变薄、色素沉着或刺痛感,必须立即停用并寻求替代方案,确保治疗安全性优于单纯追求症状压制。
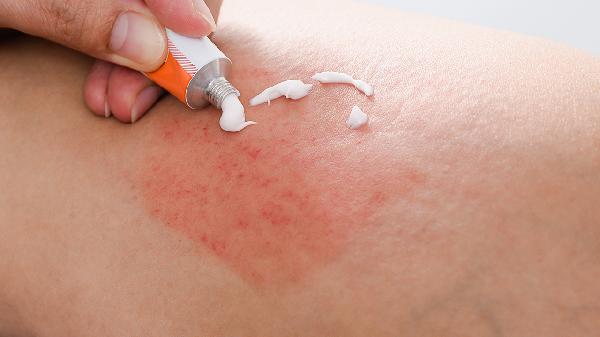
湿疹患者在症状消失后应注重日常皮肤护理,坚持每日多次涂抹无刺激的保湿霜以维持皮肤水润度,避免使用过热的水洗澡及接触肥皂等碱性清洁剂。穿着方面宜选择宽松透气的纯棉衣物,减少摩擦刺激,同时注意保持居住环境温湿度适宜,避免过度干燥或潮湿诱发不适。饮食上需留意是否存在明确过敏原,尽量清淡饮食,保证充足睡眠以调节免疫功能,若发现皮肤再次出现红肿或瘙痒迹象,应及时就医复查而非自行重新启用激素药物。