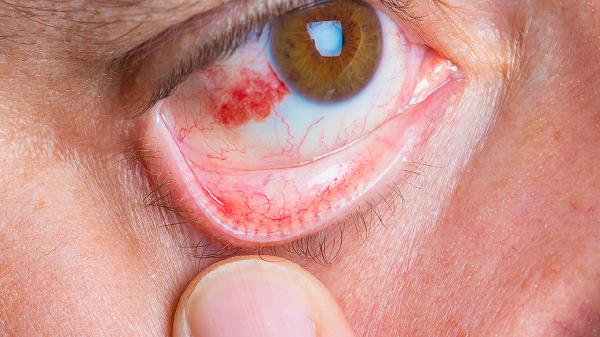
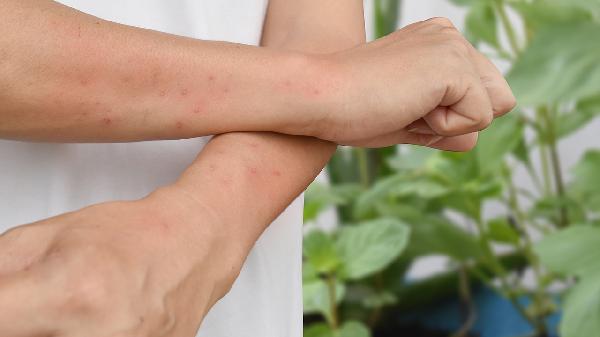
药物过敏引起的荨麻疹可通过停用致敏药物、口服抗组胺药、外用止痒剂、糖皮质激素治疗、肾上腺素急救等方式处理。该病通常由青霉素类、头孢菌素类、解热镇痛药、造影剂、生物制剂等药物引起。
1、停用致敏
一旦发现服用某种药物后皮肤出现红斑、风团并伴有剧烈瘙痒,首要措施是立即停止使用该可疑药物,阻断过敏原继续进入体内。生理性因素导致的轻微反应在停药后往往能自行缓解,无须特殊医疗干预,但需密切观察皮疹是否消退以及有无呼吸困难等加重迹象。若不确定具体是哪种药物引发,应回顾近期所有用药记录,包括处方药、非处方药及中草药,并将详细清单提供给医生以便精准判断,避免再次接触同类致敏成分导致病情反复或加剧。
2、口服抗组胺
对于瘙痒明显且风团反复发作的患者,遵医嘱使用抗组胺药物是控制症状的关键手段。这类药物能有效拮抗组胺受体,减轻血管扩张和通透性增加,从而缓解红肿和瘙痒。常用的具体药物包括氯雷他定片、西替利嗪滴剂、依巴斯汀片等。这些药物适用于由各类抗生素或解热镇痛药引发的轻中度荨麻疹,能帮助患者快速改善睡眠质量,减少因抓挠导致的皮肤继发感染风险,但必须在专业医师指导下选择适合个体情况的品种和疗程。
3、外用止痒
局部皮肤护理对于缓解不适感同样重要,可使用具有收敛、冷却作用的外用制剂直接作用于患处。炉甘石洗剂是常见的选择,它能通过挥发带走热量,起到镇静舒缓的效果;此外,复方薄荷脑软膏或糠酸莫米松乳膏也可在医生建议下短期使用,以减轻炎症反应。这种方法主要辅助治疗由药物接触引起的局限性皮损,能够降低皮肤温度,减少神经末梢的刺激信号传入,从而打断“瘙痒-抓挠”的恶性循环,保护皮肤屏障功能不受进一步破坏。
4、激素治疗
当荨麻疹病情较重,伴有广泛性水肿或常规抗组胺药效果不佳时,可能需要短期系统应用糖皮质激素。此类情况多见于对造影剂或生物制剂产生强烈免疫反应的患者,通常表现为喉头水肿、腹痛或关节痛等伴随症状。医生可能会开具泼尼松片或地塞米松注射液等进行干预,利用其强大的抗炎和免疫抑制作用迅速控制病情发展。此类治疗需严格监控,不可随意增减剂量或延长使用时间,以防出现血糖升高、血压波动等不良反应,确保治疗安全有效。
5、急救处理
极少数情况下,药物过敏可诱发过敏性休克,危及生命,此时必须争分夺秒进行急救。若患者出现面色苍白、大汗淋漓、脉搏细速、意识模糊或呼吸窘迫等严重症状,提示可能发生了全身性严重过敏反应。此时应立即拨打急救电话,并在医疗人员到达前或指导下肌肉注射盐酸肾上腺素注射液。这是抢救过敏性休克的首选药物,能迅速收缩血管、提升血压、扩张支气管,为后续高级生命支持争取宝贵时间,任何延误都可能导致不可逆的后果。

日常生活中应建立个人药物过敏档案,明确记录致敏药物名称及反应表现,就诊时主动告知医务人员,避免再次误用。穿着宽松柔软的棉质衣物,减少摩擦刺激,保持室内温湿度适宜,避免过热出汗加重瘙痒。饮食上暂时回避辛辣刺激性食物及海鲜发物,多饮温开水促进代谢排泄。保持情绪稳定,避免焦虑紧张诱发或加重症状,若皮疹持续不退或出现发热、关节痛等新发不适,须及时前往医院皮肤科或急诊科复诊,切勿自行盲目用药掩盖病情。