服用增强免疫力药物后出现荨麻疹可能与药物过敏反应、免疫系统过度激活、药物成分不耐受、个体体质差异或合并其他过敏原接触等因素有关。荨麻疹通常表现为皮肤风团、瘙痒等症状,需及时就医排查诱因并调整用药方案。
1. 药物过敏反应
部分增强免疫力药物如匹多莫德口服液、脾氨肽口服冻干粉等可能引发IgE介导的过敏反应,导致肥大细胞释放组胺。患者可能出现皮肤潮红、风团伴剧烈瘙痒,严重时可出现血管性水肿。需立即停用可疑药物,遵医嘱使用氯雷他定片、盐酸西替利嗪滴剂等抗组胺药,或静脉注射地塞米松磷酸钠注射液控制急性症状。
2. 免疫系统过度激活
胸腺肽肠溶片、转移因子胶囊等免疫调节剂可能过度刺激Th2细胞免疫应答,诱发自身免疫性荨麻疹。此类患者常伴有血清IgE水平升高,皮肤划痕症阳性。建议通过血清特异性IgE检测确认,必要时换用白芍总苷胶囊等双向免疫调节剂,联合复方甘草酸苷片减轻炎症反应。
3. 药物成分不耐受
某些中成药免疫增强剂如玉屏风颗粒含黄芪等成分,可能引起不耐受反应。表现为用药后数小时出现局限性荨麻疹,伴随胃肠道不适。可尝试改用细菌溶解产物胶囊等化学组分明确的药物,并短期外用炉甘石洗剂缓解症状。
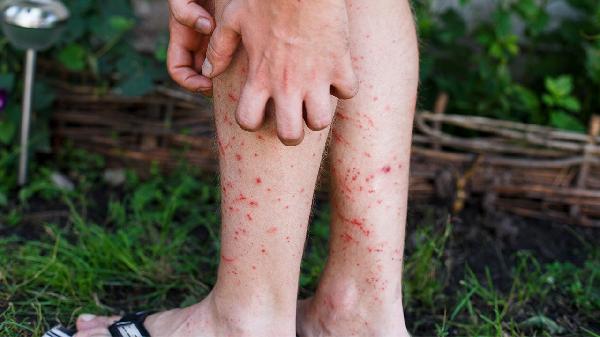
4. 个体体质差异
遗传性过敏体质患者对干扰素α2b注射液等生物制剂更易发生迟发型荨麻疹,多与HLA基因型相关。此类患者用药前应进行皮肤点刺试验,必要时预防性口服依巴斯汀片,避免与组胺释放食物如海鲜同服。
5. 合并过敏原接触
用药期间若同时接触尘螨、花粉等过敏原,可能加重免疫系统负荷导致慢性荨麻疹。典型表现为风团每日发作超过6周,需检测过敏原并避免接触。可联合使用奥马珠单抗注射液调节免疫,配合枸地氯雷他定片控制症状。
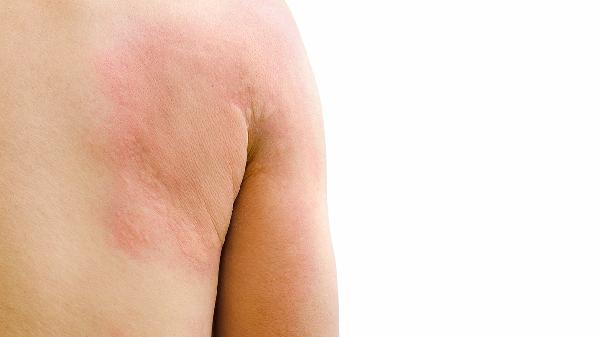
出现药物相关荨麻疹时应立即记录用药时间与症状变化,避免搔抓皮肤导致继发感染。饮食宜选择低组胺的新鲜食材,保持居住环境通风干燥。建议在医生指导下逐步调整免疫调节方案,必要时进行药物过敏原筛查检测。慢性荨麻疹患者需长期随访,定期评估免疫功能和皮肤状况。