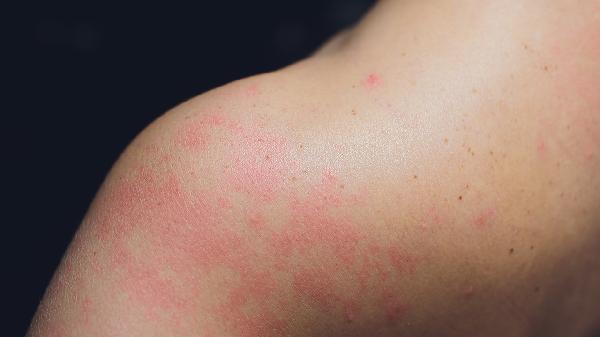
湿疹可通过保湿护理、外用药物、口服药物、光疗、生物制剂等方式改善,常见诱发因素包括皮肤屏障受损、过敏反应、免疫功能异常等。湿疹主要表现为皮肤干燥、红斑、丘疹、渗出等症状,需根据病情严重程度选择个体化治疗方案。
功能主治:本品为局部外用抗生素,适用于革兰阳性球菌引起的皮肤感染,例如:脓疱病、疖肿、毛囊炎等原发性皮肤感染及湿疹合并感染、不超过10厘米*10厘米面积的浅表性创伤合并感染等继发性皮肤感染。
用法用量:本品应外用,局部涂于患处。必要时,患处可用敷料包扎或敷盖,每日3次,5天一疗程,必要时可重复一疗程。
1、保湿护理
湿疹患者需每日使用含神经酰胺的保湿霜,如凡士林修护晶冻、丝塔芙舒润保湿霜等,帮助修复皮肤屏障。避免使用含酒精或香精的护肤品,洗澡水温控制在37℃以下,时间不超过10分钟。衣物选择纯棉材质,减少摩擦刺激。对于轻度湿疹,规律保湿可显著缓解症状。
2、外用药物
中重度湿疹需联合外用糖皮质激素药膏,如丁酸氢化可的松乳膏、糠酸莫米松乳膏,急性期每日薄涂1-2次。非激素类药膏如他克莫司软膏、吡美莫司乳膏适用于面部或长期维持治疗。合并感染时可外用莫匹罗星软膏。所有外用药需在医生指导下按疗程使用,避免突然停药。
3、口服药物
瘙痒剧烈者可口服抗组胺药如氯雷他定片、西替利嗪片缓解症状。广泛性湿疹或合并感染者需短期使用泼尼松片等糖皮质激素。免疫抑制剂如环孢素软胶囊适用于顽固性病例。部分患者可补充维生素D3改善免疫功能。需注意药物不良反应监测,严禁自行调整剂量。
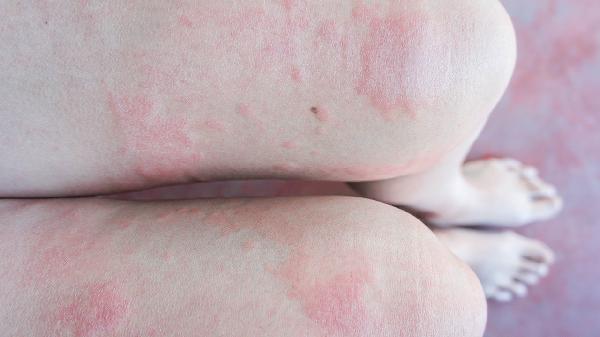
4、光疗
窄谱中波紫外线疗法适用于成人慢性湿疹,每周2-3次照射可抑制皮肤炎症反应。治疗需在专业机构进行,累积照射次数不超过30次。光敏性湿疹或皮肤肿瘤患者禁用。治疗期间需加强防晒,避免日光直射加重皮损。
5、生物制剂
度普利尤单抗注射液等IL-4/IL-13抑制剂适用于中重度特应性皮炎,每2周皮下注射一次。治疗前需筛查结核等感染灶,用药期间监测注射部位反应。与传统免疫抑制剂相比,生物制剂靶向性更强,但费用较高且需长期维持治疗。
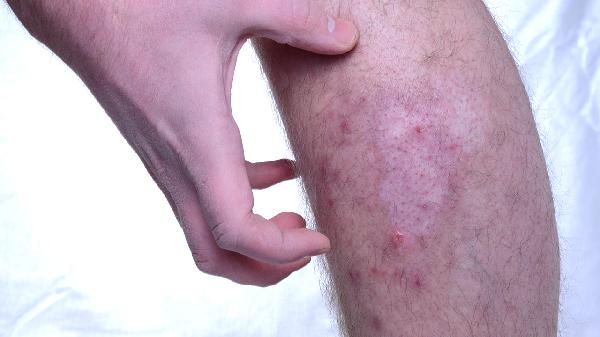
湿疹患者应避免搔抓皮损,保持居住环境湿度在60%左右,减少尘螨接触。饮食方面注意记录可疑过敏食物,如海鲜、坚果等。急性期可冷敷缓解瘙痒,穿宽松透气的衣物。建议每3个月复诊评估疗效,调整治疗方案。若出现皮肤溃烂、发热等感染征象需立即就医。长期管理需坚持保湿修复与诱发因素规避相结合。