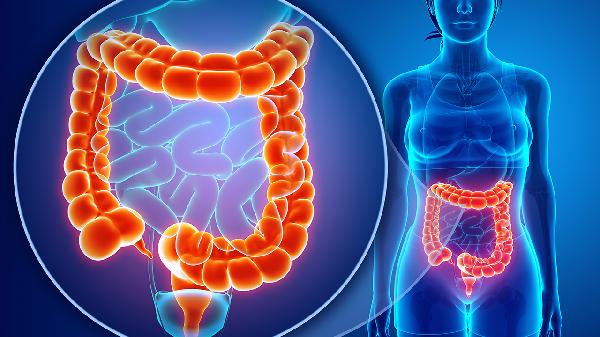
尿毒症终末期肾病的高危人群主要包括五类:糖尿病患者、高血压患者、慢性肾小球肾炎患者、长期滥用药物者以及有家族肾病病史者。尿毒症是多种肾脏疾病发展的终末阶段,早期识别高危因素有助于延缓疾病进展。

功能主治:主要用于过敏性与炎症性疾病。
用法用量:1.补充替代治疗法:口服,1次5-10mg,一日10-60mg,早晨起床后服用2/3,下午服用1/3。2.抗炎:口服一日5-60mg,疗程剂量根据病情不同而异。3.自身免疫性疾病:口服,每日40-60mg,病情稳定后酌减。4.过敏性疾病:每日20-40mg,症状减轻后每隔1-2日减少5mg。5.防止器官移植排异反应:一般术前1-2天开始每日口服100mg,术后一周改为每日60mg。6.治疗急性白血病、恶性肿瘤等:每日口服60-80mg症状缓解后减量。
糖尿病患者长期血糖控制不佳会导致肾小球滤过功能受损,约30%-40%的糖尿病患者会发展为糖尿病肾病。患者可能出现蛋白尿、水肿等症状,需通过血糖监测、降压治疗如使用缬沙坦和低蛋白饮食干预。
高血压患者持续血压升高会加速肾动脉硬化,造成肾脏缺血性损伤。这类患者需定期检查尿微量白蛋白,控制血压目标值在130/80mmHg以下,常用降压药包括氨氯地平、厄贝沙坦等。
慢性肾小球肾炎患者是尿毒症的主要原发病群体,免疫异常引发的肾小球损伤会逐渐导致肾功能衰竭。典型表现包括血尿、泡沫尿,需通过激素治疗如泼尼松和免疫抑制剂延缓进展。
长期滥用药物者如不规范使用非甾体抗炎药布洛芬、对乙酰氨基酚等或含马兜铃酸的中草药,可能直接造成肾小管间质损伤。这类人群需定期检测肌酐清除率,避免肾毒性药物。
有家族肾病病史者存在多囊肾、Alport综合征等遗传性肾病风险,建议亲属进行尿常规和肾脏超声筛查。对于已确诊者,需控制蛋白质摄入量每日0.6-0.8g/kg体重并监测肾功能。

当出现夜尿增多、难以控制的高血压或血肌酐持续升高时,建议立即就诊肾内科。早期通过肾小球滤过率评估、肾脏穿刺活检等手段明确诊断,可显著延缓进入透析阶段的时间。