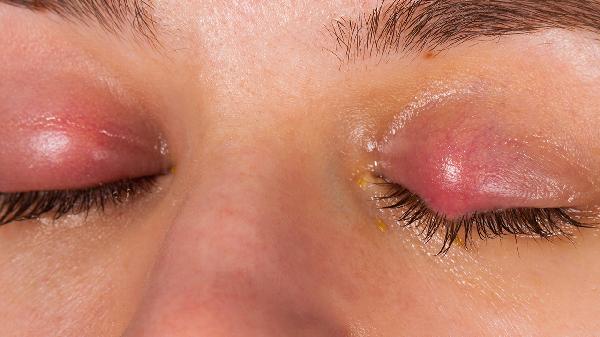
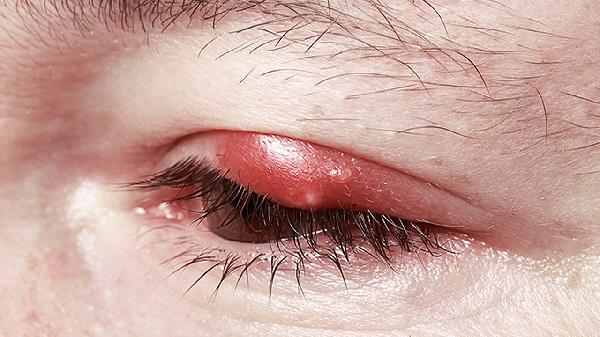
玻璃体牵拉视网膜可通过激光治疗、玻璃体切除术等方式干预,通常由年龄增长、高度近视、眼外伤、糖尿病视网膜病变、葡萄膜炎等因素引起。

功能主治:对左氧氟沙星敏感的葡萄球菌属、链球菌属、肺炎球菌、细球菌属、肠球菌属、棒状杆菌属、假单胞菌属、绿脓杆菌、嗜血杆菌属〔流感嗜血杆菌、结膜炎嗜血杆菌(科-威氏杆菌)〕、莫拉(布兰氏)卡他菌、莫拉杆菌、莫拉一阿氏杆菌、沙雷氏菌属、克雷白氏菌属、变形杆菌属、不动杆菌属、肠杆菌属、厌氧菌属(丙酸杆菌)所引起的下述感染性疾病: 眼睑炎、睑腺炎、泪囊炎、结膜炎、睑板腺炎、角膜炎。
用法用量:一般1次1滴、1日3次滴眼,根据症状可适当增减。对角膜炎的治疗在急性期每15~3...
1、年龄因素:
随着年龄增长,玻璃体逐渐液化并脱离视网膜,部分人群可能出现玻璃体后脱离牵拉视网膜。生理性改变无需特殊治疗,建议每年进行散瞳眼底检查,避免剧烈运动或突然低头动作。
2、高度近视:
眼轴延长导致视网膜变薄,玻璃体牵拉易引发视网膜裂孔或脱离。可能与巩膜后葡萄肿、视网膜营养不良有关,通常表现为闪光感、飞蚊症加重。需采用532激光封闭视网膜变性区,必要时行巩膜外垫压术。

3、外伤因素:
眼球挫伤或穿透伤可导致玻璃体机化条索形成。可能与玻璃体积血、炎症反应有关,常伴随视力骤降、视野缺损。需行玻璃体切割术联合气液交换,术后使用左氧氟沙星滴眼液预防感染。
4、糖尿病病变:
糖尿病视网膜病变引发玻璃体出血后机化收缩。可能与微血管瘤破裂、新生血管增生有关,典型症状为突发红视、视物变形。需进行全视网膜光凝,严重者需玻璃体切除联合硅油填充。
5、炎症因素:
葡萄膜炎导致玻璃体混浊粘连视网膜。可能与免疫复合物沉积、炎性渗出有关,多伴眼痛、畏光。需局部注射曲安奈德抑制炎症,顽固病例需行前房穿刺冲洗。

日常需控制血糖血压,补充叶黄素和维生素C,避免蹦极、拳击等高风险运动。出现持续闪光、视野遮挡等症状时需24小时内急诊处理,术后三个月内避免乘坐飞机。定期进行OCT检查监测视网膜状态,高度近视患者建议每半年检查眼底。