皮肤划痕症是一种常见的物理性荨麻疹,主要表现为皮肤受到轻微摩擦或划伤后出现条索状隆起性红斑或风团,伴有瘙痒。皮肤划痕症可能与皮肤肥大细胞异常活化、遗传因素、感染、药物刺激、情绪压力等因素有关。建议避免搔抓皮肤,穿着宽松衣物,必要时在医生指导下使用抗组胺药物控制症状。
1、肥大细胞异常
皮肤划痕症患者局部肥大细胞易被机械刺激激活,释放组胺等炎症介质。这类患者皮肤血管通透性增高,轻微外力即可导致血浆外渗形成风团。典型表现为划痕后5-15分钟出现红色条纹,30-60分钟自行消退。日常应减少皮肤摩擦,洗澡时避免使用粗糙毛巾用力擦拭。
2、遗传易感性
约30%患者存在家族遗传倾向,可能与某些基因突变导致肥大细胞稳定性降低有关。这类患者往往自幼发病,症状持续多年但无系统性损害。建议记录诱发因素,如特定衣物材质、剧烈运动等,针对性采取防护措施。
3、感染因素
链球菌感染、幽门螺杆菌感染可能通过分子模拟机制诱发皮肤高反应状态。部分患者在感冒后症状加重,抗感染治疗后划痕反应减轻。如伴随咽痛、胃部不适等症状,建议完善相关病原体检测。
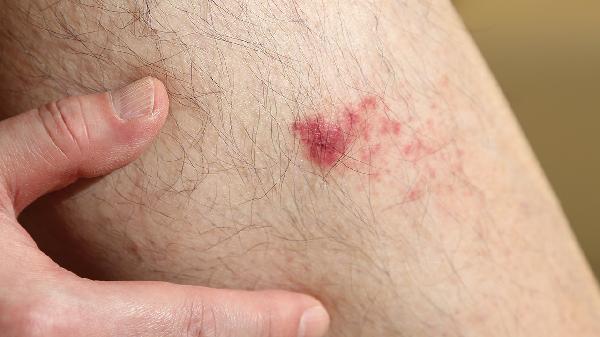
4、药物影响
青霉素类抗生素、阿司匹林等药物可能作为半抗原诱发肥大细胞脱颗粒。药物相关性划痕症多在用药后1-2周出现,停药后症状改善。长期服药者应咨询医生调整用药方案,必要时可选用氯雷他定等二代抗组胺药缓解症状。
5、情绪压力
精神紧张时体内乙酰胆碱释放增加,通过神经反射增强皮肤血管反应性。这类患者症状具有波动性,压力期风团更明显。保持规律作息,进行冥想等放松训练有助于减轻发作频率。
皮肤划痕症患者应选择纯棉透气衣物,洗澡水温不超过38摄氏度,避免使用碱性肥皂。饮食上限制辛辣食物、酒精等可能促进血管扩张的饮食。可遵医嘱使用盐酸西替利嗪、地氯雷他定等抗组胺药物,顽固性病例需排查甲状腺功能异常等系统性疾病。症状持续加重或伴发呼吸困难需及时急诊处理。