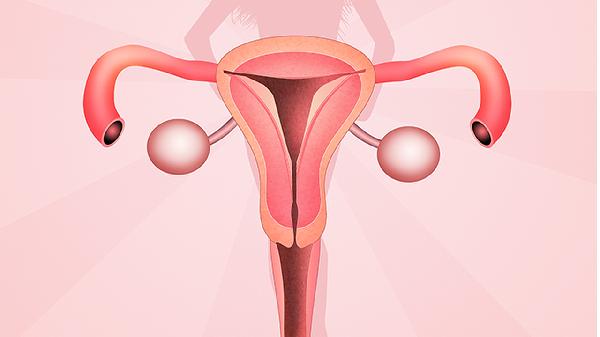
宫腔镜手术步骤包括术前准备、麻醉实施、宫腔镜置入、病灶处理、术后观察五个阶段。
1、术前准备:
患者需完成血常规、凝血功能、心电图等基础检查,排除手术禁忌。术前8小时禁食禁水,进行外阴消毒并留置导尿管。医生会详细告知手术风险并签署知情同意书。

2、麻醉实施:
根据手术复杂程度选择静脉麻醉或硬膜外麻醉。麻醉师会监测血压、心率、血氧饱和度等生命体征。麻醉起效后摆放膀胱截石位,再次消毒铺巾。
3、宫腔镜置入:
使用宫颈扩张器逐步扩张宫颈至10号,将宫腔镜经宫颈置入宫腔。通过灌注系统注入生理盐水膨宫,保持压力在80-100mmHg。镜头连接影像系统后全面探查子宫内膜形态。

4、病灶处理:
发现息肉或肌瘤时使用电切环进行切除,粘连组织采用微型剪刀分离。术中采用双极电凝止血,较大创面可放置宫内节育器预防粘连。切除组织送病理检查。
5、术后观察:
术后2小时监测阴道出血量及腹痛程度,静脉输注缩宫素促进子宫收缩。24小时内禁食辛辣刺激食物,1个月内避免盆浴及性生活。术后1周复查超声评估宫腔恢复情况。

术后饮食建议选择高蛋白的鱼肉、鸡蛋、豆浆促进创面修复,每日补充绿叶蔬菜预防便秘。两周内避免跑步、跳绳等剧烈运动,可进行散步、瑜伽等低强度活动。保持会阴部清洁干燥,术后3个月需复查宫腔镜评估内膜修复情况,出现发热或异常出血需及时返院。